INTRODUCCIÓN
Por fármacos de uso inusual o “raro” entendemos aquellos que no utilizamos con frecuencia en nuestro día a día. Pueden ser medicamentos antiguos, ya comercializados para un uso concreto, pero que pueden ser útiles en determinadas situaciones con indicaciones distintas a la original. Por el contrario, un fármaco inusual también puede ser aquel de uso tan reciente, tan innovador, que por consiguiente no tengamos experiencia en su uso. Trataremos de resumir los fármacos más inusuales en oftalmología, aquellos con algún uso original o nueva indicación que pueda ayudarnos en nuestra práctica clínica diaria.
1. Fármacos recientemente comercializados
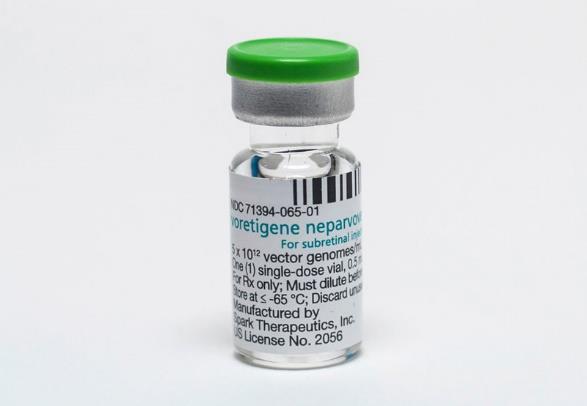
LUXTURNA(1,2,3)
¿Qué es?
Es la primera terapia génica comercializada en medicina humana.
Luxturna está aprobada para el tratamiento de pacientes con distrofia retiniana asociada a la mutación RPE65 bialélica. El gen RPE65 codifica una enzima que es la responsable de la regeneración del 11-cys-retinol en el ciclo visual. Su deficiencia provoca el acúmulo de precursores tóxicos y daño en las células del EPR y fotorreceptores, produciendo daño visual.
La terapia se basa en un virus adenoasociado genéticamente modificado que se aplica en la retina, en dosis única mediante inyección subrretiniana a los pacientes que nacen con una forma específica de Amaurosis Congénita de Leber (ACL) o con Retinopatía Pigmentaria tipo 20 (RP20), ambas patologías causadas por mutaciones en el gen RPE65.
Indicaciones
Esta indicado en pacientes mayores de 12 meses, con un diagnóstico confirmado de mutación bialélica en el gen RPE65 asociada a distrofia retiniana. Es necesario que haya suficientes células viables determinado por el médico responsable del tratamiento.
Administración
Se aplica en la retina, en dosis única mediante inyección subrretiniana de 1.5 x10 (vg) en un volumen total de 0.3 mL. Debe de administrarse en ambos ojos en días separados en un periodo no muy largo de tiempo (pero nunca inferior a 6 días entre un ojo y otro).
Los pacientes deben ser tratados con un ciclo corto de prednisona oral para limitar la posible reacción inmunológica a Luxturna. Se recomienda prednisona 1mg/kg/día (máximo 40mg/kg/día) durante 7 días (comenzando 3 días antes de la intervención) y seguido de una pauta descendente los 10 días posteriores.
Para más detalle sobre su administración recomiendo ver este vídeo dónde los doctores Ninel Gregori y Janet Davis comparten su protocolo para la administración del fármaco asistida por OCT intraoperatorio. Fue desarrollado durante los ensayos de terapia génica en el Bascom Palmer.
Comercialización
Sparks Therapeutics Inc.
El medicamento cuesta U$D 450.000 dólares por ojo, pero el precio final se mantiene algo por debajo del millón de dólares que se estimaba inicialmente cuando recibió la autorización de la agencia de medicamentos de EE.UU, la FDA, a mediados de diciembre del 2017.
La FDA otorgó a esta solicitud las designaciones Priority Review (revisión prioritaria) y Breakthrough Therapy (tratamiento innovador). El tratamiento con Luxturna también recibió la designación Orphan Drug (medicamento huérfano), que ofrece incentivos para ayudar y fomentar el desarrollo de medicamentos para tratar enfermedades raras.
La farmacéutica suiza Novartis, ha entrado en el mercado de la terapia génica gracias a un acuerdo con Spark Therapeutics, para comercializarla en Europa.
Efectos adversos
Las reacciones adversas más comunes del tratamiento con Luxturna incluyen la hiperemia conjuntival, cataratas, aumento de la presión intraocular y desgarro de retina.
OXERVATE (CENEGERMIN)(4,5)
¿Qué es?
El principio activo es 20 μg/ml de cenegermin. Es la versión recombinante del factor de crecimiento nervioso (NGF) humano descubierto por la premio Nobel, Rita Levi Montalcini. Este factor de crecimiento ejerce tropismo e induce el crecimiento de células epiteliales de la córnea y su supervivencia.
Oxervate se produce mediante tecnología de ADN recombinante, con la incorporación de un gen (ADN) en las bacterias (E.coli) que les permite producir, posteriormente, el factor de crecimiento nervioso humano.
La eficacia y seguridad ha sido establecida en dos ensayos fase II (NGF0212 y NGF0214).
Indicación
Tratamiento de la queratitis neurotrófica moderada (defecto epitelial persistente) o grave (úlcera corneal) en adultos, (estadíos II-III de la clasificación de Mackie).
Administración
La dosis recomendada es de una gota de OXERVATE en el saco conjuntival del ojo afectado, 6 veces al día con un intervalo de 2 horas, comenzando por la mañana y en el plazo de 12 horas. El tratamiento se debe continuar durante ocho semanas.
Comercialización
La FDA ha aprobado en agosto de 2018 las gotas oftálmicas de cenegermin, de la empresa biofarmacéutica italiana Dompé, para el tratamiento de la queratitis neurotrófica. En 2017 cenegermin fue autorizada en Europa para el tratamiento de la queratitis neurotrófica moderada (defecto epitelial persistente) o grave (úlcera corneal) en adultos. Con esta reciente aprobación, cenegermin se convierte en el primer tratamiento biotecnológico autorizado para esta indicación en Europa y Estados Unidos.
Efectos adversos
Las reacciones adversas observadas con más frecuencia durante el desarrollo clínico fueron dolor ocular, inflamación del ojo, aumento del lagrimeo y sensación de cuerpo extraño en el ojo.
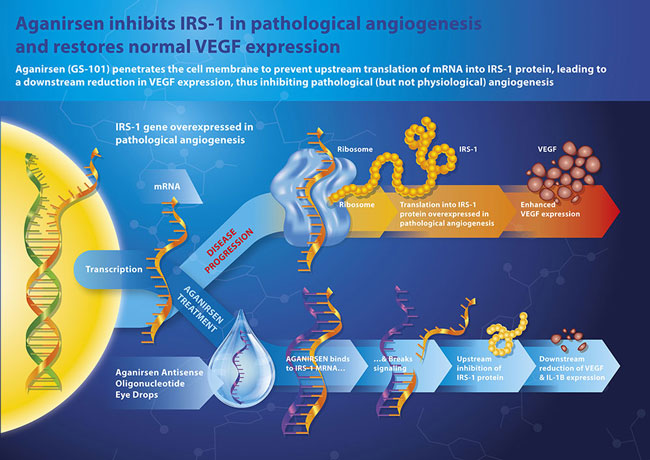
GS-101 o AGANIRSEN(6)
¿Qué es?
La proteína IRS-1 (insulin receptor substrate) se ha relacionado con la angiogénesis y su sobreexpresión se ha relacionado con la neovascularización corneal.
Cómo ya se ha comentado con anterioridad, Aganirsen (GS 101) es un oligonucleótido antisentido con efecto antiangiogénico sobre vasos sanguíneos y linfáticos bloqueando la expresión de IRS-1 y disminuyendo la expresión de VEGF y de IL-1.
La utilización de este fármaco ha demostrado disminuir el área relativa de neovascularización corneal a los 3 meses de tratamiento en comparación con placebo.
Indicación y posología
Su indicación principal es el tratamiento del rechazo de transplante corneal asociado a neovascularización (fase III del ensayo completada).
Este medicamento fue designado como fármaco huérfano en Europa para la prevención de rechazo en transplante corneal, tratamiento del glaucoma neovascular, oclusión isquémica de la vena central de la retina y retinopatía del prematuro.
Se está preparando para ser estudiada en ensayos fase II para el tratamiento de DMAE y edema macular diabético.
La empresa responsable es Gene Signal.
Está disponible en forma de gotas (indicado para córnea) o emulsión (indicado para polo posterior). La aplicación es de 1 gota cada 12 horas durante 3 meses.
2. Fármacos ya comercializados con usos especiales
GLAMIDOLO(7, 8)
¿Qué es?
La dapiprazolona es un bloqueante alfa adrenérgico (receptores 1- alfa del músculo liso). Produce miosis al bloquear los receptores alfa adrenérgicos en el músculo dilatador del iris (simpaticolítico). A diferencia de otros fármacos mióticos, no produce acción significativa en la contracción musculo ciliar y por ello no hay cambios en la profundidad de cámara anterior ni grosor del cristalino. Tampoco altera la presión intraocular.
Indicaciones y posología
Se comercializa para el tratamiento de midriasis iatrogénica producida por agentes adrenérgicos (Fenilefrina) o parasimpaticolíticos (Tropicamida).
Utilización en el síndrome de Urrets-Zavalía
Hay casos aislados que han sido publicados en la literatura donde la utilización de este fármaco en el síndrome de Urrets -Zavalía (midriasis paralítica) ha revertido la midriasis sin necesidad de cirugía. La literatura es escasa pero antes de recurrir a la cirugía podría ser una buena opción, el Doctor Maldonado nos recomienda utilizarlo 2-3 veces al día (según tolerancia). Los efectos sobre la pupila son progresivos; se pueden empezar a ver en las primeras 2 semanas y suele merecer la pena prolongar durante 2 ó 3 meses. Si el colirio se combina con un Alphgan o Combigan, pueden potenciarse los efectos.
El resultado final más esperable es la mejoría notable con respecto a la situación de partida, aunque difícilmente quedará como si a la pupila nunca le hubiera pasado nada. Para medir progresión es bueno hacer pupilometrías infrarrojas (mejor dinámicas que estáticas, pero ambas son útiles). (Dr. Maldonado)
Comercialización
El único distribuidor es ANGELINI y se comercializa en Italia, aunque es posible conseguirlo en Andorra.
En EEUU el nombre comercial era Rev-Eyes pero en 2013 se dejó de comercializar.
Efectos adversos
La reacción más frecuente que se ha observado tras el uso de Glamidolo es la inyección conjuntival que puede durar alrededor de 20 minutos en el 80% de los pacientes. Otros efectos que se han observado entre el 10% y 40% de los pacientes incluyen ptosis, eritema palpebral, quemosis, escozor, queratitis punctata, fotofobia. Efectos transitorios que desaparecen al terminar el tratamiento.
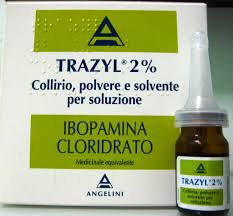
IBOPAMINA 2% (TRAZYL)(9, 10, 11)
¿Qué es?
La ibopamina al 2%, al ser instilada en el saco conjuntival, estimula los receptores D1-dopaminérgicos y los receptores α-adrenérgicos. Los efectos farmacológicos oculares de la ibopamina son:
- Incrementa la producción de humor acuoso por estimulación de los receptores D1-dopaminérgicos.
- Puede ser utilizada en el tratamiento de la hipotensión ocular.
- Induce midriasis no ciclopléjica (acción α-adrenérgica).
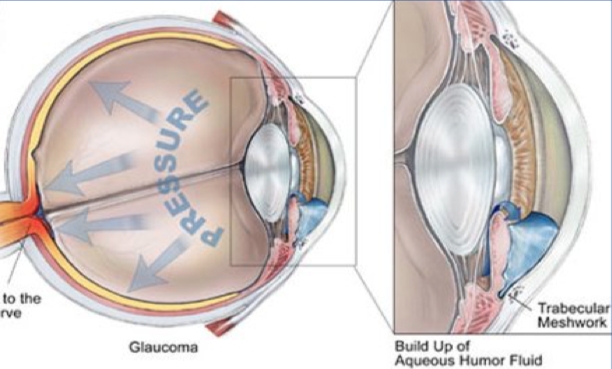
Produce hipersecreción de humor acuoso y eleva la presión intraocular en sujetos con disminución de la facilidad de drenaje por la vía trabecular (falla trabecular). En pacientes sanos no eleva la presión intraocular al tener un sistema de drenaje normofuncionante, por ello se lo conoce por su uso como test de provocación para la detección precoz de glaucoma en pacientes que pueden tener alterado el sistema de drenaje trabecular.
Indicaciones
Está indicado para el diagnóstico en pacientes con sospecha de glaucoma hipertensivo, para hipotonía ocular post-quirúrgica, y dilatación pre-quirúrgica.
Posología
Para el tratamiento de la hipotonía ocular puede ser administrado entre 4 – 6 veces al día. Suele asociarse con el uso de dexametasona tópica.
Para el test de detección de glaucoma es necesario instilar dos gotas con un intervalo de 5 minutos. Se realiza la medición de la presión intraocular a los 45 minutos y se considera positivo el test si existe un aumento de ≥3 mmHg en la presión intraocular.
Los efectos adversos más frecuentes son el enrojecimiento, irritación y molestias de superficie ocular. No se han descrito efectos sistémicos.
Comercialización
Se comercializa en Italia por la farmacéutica Angelini Spa.
3. Fármacos de formulación magistral
TACROLIMUS TÓPICO(12,13,14)
¿Qué es?
Es un macrólido inhibidor de la calcineurina. Tacrolimus inhibe la activación de las células T y la proliferación de los linfocitos B dependiente de las células T auxiliares, así como la formación de linfocinas (como las interleucinas 2, 3 y γ- interferón) y la expresión del receptor de la interleucina-2.
Tiene carácter lipófilo, con buena penetración en córnea y conjuntiva.
Indicaciones y posología
Por vía tópica oftálmica está indicado para:
- Profilaxis de rechazo en pacientes con trasplante de córnea de alto riesgo (FFT).
- Conjuntivitis alérgica severa (FFT).
- Infiltrados subepiteliales secundarios a conjuntivitis por adenovirus (FFT).
Hay estudios que demuestran que puede ser útil en el tratamiento de enfermedades inmunomediadas como el penfigoide cicatricial.
La posología habitual es de tacrolimus 0,03% una gota 2 veces al día en el ojo/s afectado. Pudiendo variar en función de la gravedad.
GLICERINA TÓPICA(15)
¿Qué es?
Se trata de un agente hiperosmótico, que podría tener utilidad en el tratamiento del edema corneal (Dr. Gerardo Valvecchia). En quirófano, el efecto es casi inmediato y permite continuar la mayoría de las veces la cirugía con buena visibilidad.
Así mismo lo utiliza en pacientes con edema corneal postquirúrgico alternándolo con ClNa al 5%.
El inconveniente que presenta es la breve duración y la irritación de la superficie ocular en el momento de utilizar el fármaco.
La preparación en palabras del Dr. Valvecchia es:
Se toma de la farmacia glicerina liquida, la misma que usan a veces para tomar en cucharadas como laxante. No hace falta ni que sea estéril ni ocular. Preparas en un envase cualquiera de colirio 20 gotas de anestésico tópico y el resto de glicerina. Eso el paciente se lo coloca tres o cuatro veces por día y ayuda más que otras cosas a transparentar.
Le ponemos anestésico por que arde bastante. Lo preparo en consultorio y se lo doy junto con el ClNa al 5 % y más de una vez me ayudo bastante.
INSULINA TÓPICA(16,17,18)
¿Qué es?
La insulina es un péptido estrechamente relacionado con el factor de crecimiento insulínico (IGF), que es capaz de estimular la migración de queratinocitos epidérmicos y está implicado en la reparación de heridas. Existen receptores de insulina en la superficie ocular y en la córnea, aunque todavía se desconoce su mecanismo de acción.
Hay algunas publicaciones recientes que sugieren que la utilización de insulina tópica (0.5 U) ha sido eficaz en el tratamiento de defectos epiteliales corneales post-quirúrgicos en pacientes diabéticos.
Hacen falta estudios con mayor muestra para seguir estudiando los posibles beneficios de la insulina tópica, pero podría ser un fármaco útil para mejorar la recuperación epitelial corneal en estos pacientes con úlceras post-quirúrgicas o traumáticas.
Posología
Insulina tópica 0.5 unidades 4 veces al día.
Efectos adversos
No se han reportado efectos adversos en los casos publicados.
La insulina tópica 0.5 U no ha mostrado alteraciones de la glucemia basal.
BEVACIZUMAB TÓPICO(19,20,21)
¿Qué es?
El bevacizumab es un anticuerpo monoclonal humanizado que bloquea selectivamente la cascada de formación del VEGF y con esto disminuye la neovascularización. Originalmente, Avastin fue aprobado por la FDA para el tratamiento de diferentes tipos de cáncer. Su uso para tratar enfermedades oftalmológicas es “off-label” aunque está ampliamente estudiada su utilidad en diversas patologías oculares.
En estudios recientes, en los ojos tratados con este fármaco por vía tópica se observó una regresión parcial de la neovascularización corneal.
Bevacizumab tópico y subconjuntival ha sido utilizado en diversos estudios para el control de la neovascularización de la superficie ocular en el síndrome de Stevens-Johnson, quemaduras químicas de la córnea, enfermedad de injerto contra huésped, queratitis estromal herpética, rechazo de injerto corneal, queratopatía filamentosa, queratopatía lipoidea y pterigium recurrentes.
La respuesta a la terapia anti-VEGF es variable en cada paciente, depende de la cronicidad y la extensión de los neovasos corneales, la formulación de la medicación y su vía de administración.
Indicación y posología
La posología habitual de bevazucimab al 1% es de 4 veces al día, pero puede ajustarse a cada paciente particular.
Otra opción en caso de neovascularización activa sería el tratamiento combinado de cauterización con aguja fina y Avastin intracorneal y seguidamente, la utilización de Avastin tópico 1%, 4 veces al día y descenso gradual cada mes en función de la regresión de los vasos. (Dr.Gegúndez)
Cómo muchos medicamentos que se elaboran con fórmula magistral puede producir irritación ocular porque contiene cloruro de benzalconio
Web: www.farmaciagaleno.com
Teléfono: (+376) 828 717
E-mail: info@farmaciagaleno.com
Web: www.farmaciapasteur.com/
Teléfono: (+376) 800 970
E-mail: info@farmaciapasteur.com
REFERENCIAS
- Spark Therapeutics. Luxturna. Package insert.Recuperado de: https://www.fda.gov/downloads/BiologicsBloodVaccines/CellularGeneTherapyProducts/ApprovedProducts/UCM589541.pdf
- Spark Therapeutics. Safety and efficacy study in subjects with Leber congenital amaurosis. In: ClinicalTrials.gov [Internet]. Bethesda (MD): National Library of Medicine (US). 2009-2017. Available from: https://clinicaltrials.gov/ct2/show/NCT00999609?term=NCT00999609&rank=1 NLM Identifier: NCT00999609. Accessed March 3, 2017.
- Russell S., Bennett J., Wellman J.A., Chung D.C., Yu Z.F., Tillman A., Wittes J., Pappas J., Elci O., McCague S. Efficacy and safety of voretigene neparvovec (AAV2-hRPE65v2) in patients with RPE65-mediated inherited retinal dystrophy: a randomised, controlled, open-label, phase 3 trial. Lancet. 2017;390:849–860
- Sacchetti M, Bruscolini A, Lambiase A. Cenegermin for the treatment of neurotrophic keratitis. Drugs Today (Barc). 2017 Nov;53(11):585-595. doi: 10.1358/dot.2017.53.11.2722395. Review. PubMed PMID: 29451275.
- Dua, H.S., Said, D.G., Messmer, E.M., Rolando, M., Benitez-del-Castillo, J.M., Hossain, P.N., Shortt, A.J., Gerling, G., Nubile, M., Figueiredo, F.C., Rauz, S., Mastropasqua, L., Rama, P., Baudouin, C., Neuropathic keratopathy, Progress in Retinal and Eye Research (2018), doi: 10.1016/j.preteyeres.2018.04.003.
- Cursiefen C, Viaud E, Bock F, Geudelin B, Ferry A, Kadlecová P, Lévy M, Al Mahmood S, Colin S, Thorin E, Majo F, Frueh B, Wilhelm F, Meyer-Ter-Vehn T, Geerling G, Böhringer D, Reinhard T, Meller D, Pleyer U, Bachmann B, Seitz B. Aganirsen antisense oligonucleotide eye drops inhibit keratitis-induced corneal neovascularization and reduce need for transplantation: the I-CAN study. Ophthalmology. 2014 Sep;121(9):1683-92. doi: 10.1016/j.ophtha.2014.03.038. Epub 6. PubMed PMID: 24811963.
- Doughty, Michael J.; Lyle, William M. (May 1992). “A Review of the Clinical Pharmacokinetics of Pilocarpine, Moxisylyte (Thymoxamine), and Dapiprazole in the Reversal of Diagnostic Pupillary Dilation”. Optometry & Vision Science 69 (5). Spadea, L., Viola, M., & Viola, G. (2008).
- Regression of Urrets-Zavalia Syndrome After Deep Lamellar Keratoplasty for Keratoconus: A Case Study. The Open Ophthalmology Journal, 2, 130–131.
- Giuffrè I, Falsini B, Gari MA & Balestrazzi E: Pattern electroretinogram assessment during ibopamine test in ocular hypertension. Eur J Ophthalmol 2013;23: 819-822.
- Virno M.,Taverniti L., De Gregorio F et al. Increase in aqueous humor production following D1 receptors activation by means of ibopamina. Int. Ophthalmol. 1997;20:141-6.
- Ugahary LC, Ganteris E, Veckeneer M, et al. Topical ibopamine in the treatment of chronic hypotony attributable to vitreoretinal surgery, uveitis, or penetrating trauma. Am J Ophthalmol. 2006;141:571–573
- Berisa Prado S, Riestra Ayora AC, Lisa Fernández C, Chacón Rodríguez M, Merayo-Lloves J, Alfonso Sánchez JF. Topical Tacrolimus for Corneal Subepithelial Infiltrates Secondary to Adenoviral Keratoconjunctivitis. Cornea. 2017 Sep;36(9):1102-1105. doi: 10.1097/ICO.0000000000001279. PubMed PMID: 28704319
- Hazarika AK, Singh PK. Efficacy of topical application of 0.03% tacrolimus eye ointment in the management of allergic conjunctivitis. J Nat Sci Biol Med. 2015 Aug;6(Suppl 1):S10-2. doi: 10.4103/0976-9668.166051. PubMed PMID: 26604594; PubMed Central PMCID: PMC4630738.
- Luaces-Rodríguez A, Touriño-Peralba R, Alonso-Rodríguez I, García-Otero X, González-Barcia M, Rodríguez-Ares MT, Martínez-Pérez L, Aguiar P, Gómez-Lado N, Silva-Rodríguez J, Herranz M, Ruibal-Morell Á, Lamas MJ, Otero-Espinar FJ, Fernández-Ferreiro A. Preclinical characterization and clinical evaluation of tacrolimus eye drops. Eur J Pharm Sci. 2018 Jul 30;120:152-161. doi: 10.1016/j.ejps.2018.04.038. Epub 2018 Apr 26. PubMed PMID: 29705214.
- Goswamy S. Glycerine eye drops in keratopathy. Indian J Ophthalmol 1983;31:389-9
- Fai S, Ahem A, Mustapha M, Mohd Noh UK, Bastion MC. Randomized Controlled Trial of Topical Insulin for Healing Corneal Epithelial Defects Induced During Vitreoretinal Surgery in Diabetics. Asia Pac J Ophthalmol (Phila). 2017 Sep-Oct;6(5):418-424. doi: 10.22608/APO.201780. Epub 2017 Aug 22. PubMed PMID: 28828764.
- Abdelkader, H., Patel, D. V., McGhee, C. N., & Alany, R. G. (2011). New therapeutic approaches in the treatment of diabetic keratopathy: a review. Clinical & Experimental Ophthalmology, 39(3), 259–270. doi:10.1111/j.1442-9071.2010.02435.x
- Transl Vis Sci Technol. 2018 Jan 23;7(1):12. doi: 10.1167/tvst.7.1.12. eCollection 2018 Jan.
- Dastjerdi, Mohammad H. et al. “Topical Bevacizumab in the Treatment of Corneal Neovascularization: Results of a Prospective, Open-Label, Non-Comparative Study.” Archives of ophthalmology 127.4 (2009): 381–389. PMC. Web. 27 Aug. 2018.
- Al-Debasi T, Al-Bekairy A, Al-Katheri A, Al Harbi S, Mansour M. Topical versus subconjunctival anti-vascular endothelial growth factor therapy (Bevacizumab, Ranibizumab and Aflibercept) for treatment of corneal neovascularization. Saudi J Ophthalmol. 2017 Apr-Jun;31(2):99-105. doi: 10.1016/j.sjopt.2017.02.008. Epub 2017 Mar 8. Review. PubMed PMID: 28559722; PubMed Central PMCID: PMC543638.
- Castro-Rebollo, M., Montes-Mollón, M.A., Pérez-Rico, C., & Teus, M.A.. (2011). Eficacia de bevacizumab tópico en queratopatía lipoidea bilateral primaria. Archivos de la Sociedad Española de Oftalmología, 86(11), 374-376.
Imágen de portada: Freepik
AUTOR

Clara Valor Suárez. Médico Residente.
Servicio de Oftalmología.
Hospital Clínico San Carlos. Madrid